
檢視2018年公告的國人十大死因,「腎臟病變」榜上有名,由於疾病初期較無明顯症狀,往往等到疾病發展至中後期,只剩洗腎治療一途。
腎臟的功能
腎臟俗稱「腰子」,位於腰部,常人擁有一對腎臟,貌似蠶豆、大小如拳頭、每顆腎臟重量約125-150公克。
兩顆不起眼的腎臟,其實與人體健康息息相關。腎臟具有清除體內尿酸、尿素氮、肌酸酐等有害物質,以及代謝藥物的功能。
此外,腎臟亦負責調節任務(調整體內水分與血壓),並維持電解質與酸鹼度平衡,使人體機能正常運作。腎臟也會合成維護骨骼健康的活性維生素D,以及產生紅血球、預防貧血的荷爾蒙─紅血球生成素。
慢性腎衰竭是什麼?
若是腎臟受損超過三個月,腎功能就會開始減退,稱為「慢性腎衰竭」。這是一個不可逆的過程,現行醫學無法恢復腎功能,只能減緩腎臟病變的速度。
此外,還有另一種情況稱為「急性腎衰竭」,這是腎臟遭遇事故(如嚴重燒傷、心臟病、嚴重脫水等),導致腎功能在數小時至數天內瞬間衰退,產生類似慢性腎衰竭的症狀(疲勞、噁心、下肢浮腫等),與慢性腎衰竭不同的是,急性腎衰竭可透過治療使腎功能恢復常態。
慢性腎衰竭症狀
慢性腎衰竭的臨床症狀眾多,大致可分為以下幾種:
- 泌尿道:蛋白尿(泡泡尿)、血尿、頻尿。
- 消化道:噁心、嘔吐、沒有食慾。
- 神經系統:疲勞、睡不好、頭痛、昏迷。
- 其他:口腔有金屬味,貧血,呼吸急促,皮膚搔癢與乾燥,不明原因體重下降,夜間肌肉抽筋,下肢與腳踝水腫,晨間眼部浮腫。

引發慢性腎衰竭的原因
諸多造成慢性腎衰竭的原因中,糖尿病與高血壓是兩大主要致病因子,大部分的慢性腎衰竭皆與兩者有關。
若有下列情況者,已屬慢性腎衰竭的高危險群,務必調整生活習慣並持續追蹤。
糖尿病
當體內血糖過高(空腹血糖≧126 mg/dl,或飯後血糖≧200 mg/dl),就是罹患糖尿病的訊號。血液中過多的血糖會傷害血管管壁,包含遍布在腎臟的微血管,一旦血管受損,腎功能就會降低,影響腎臟的過濾能力。
高血壓
正常的血壓值應小於120(收縮壓)/80(舒張壓)mmHg,對40歲以上的中年人而言,數值會修改為小於140(收縮壓)/90(舒張壓)mmHg。
然而,若在休息狀況下血壓持續高於140(收縮壓)/90(舒張壓)mmHg,就稱為高血壓。高血壓同樣會傷害腎臟的血管,損害腎功能,使腎臟的代謝能力下降。
值得一提的是,腎臟具有調節血壓的功能,如果腎功能受損,腎臟便無法有效穩定血壓,人體血壓可能因此提高,加劇高血壓症狀,換言之,高血壓與慢性腎衰竭擁有互為因果的關係。
腎絲球腎炎 (Glomerulonephritis)
這是一種原發性自體免疫疾病,致病原因仍不明。若罹患腎絲球腎炎,抗體會攻擊腎臟中負責過濾功能的組織─腎絲球,造成發炎、影響腎臟的過濾能力而損傷腎功能。腎絲球腎炎是除了糖尿病與高血壓外,另一個造成慢性腎衰竭的常見原因。
不良的生活習慣
在不良生活習慣中,「菸酒」與「肥胖」與慢性腎衰竭有關。首先,癮君子與酒國英雄容易有高血壓傾向,而高血壓正是慢性腎衰竭的重要致病原因之一。
而對體重過重、不愛運動的人來說,肥胖往往伴隨高血壓與糖尿病,兩大致病因子在此齊聚一堂。
藥物濫用
如果長期未經指示服用非類固醇消炎止痛藥 (NSAID),這類藥物可能會對腎臟造成傷害,使腎功能逐漸衰退。
此外,某些藥物含有「馬兜鈴酸 (aristolochic acid)」成分,這種化學物質不只可能損害腎功能,更有致癌風險,所幸,政府已於2003年公布禁用關木通、廣防己、青木香、天仙藤、馬兜鈴等含馬兜鈴酸的中藥材。
民眾服用中藥須遵照中醫師處方,切勿自行購買來路不明或標示不清的藥物,或是聽信偏方,以免治病不成反致病。
年齡
器官會隨年齡增長而逐漸退化,若超過65歲,腎臟就比較容易產生病變。
職業因素
對於在化學工廠、礦坑,或工作必須接觸到有機溶劑(如油漆、溶劑)的工作者來說,由於工作環境充斥鉛、汞、鈹等對腎臟有害的物質,長時間下來腎臟病變的風險就比較高。
家族病史或遺傳疾病
若家族中曾有慢性腎衰竭病史,家族成員罹患疾病的風險就會提高。另外,某些遺傳疾病如多囊性腎臟病 (polycystic kidney disease),患者的腎臟組織與功能會因疾病而受損。
其他疾病
除了上述疾病以外,尚有某些疾病會導致慢性腎衰竭,例如痛風。患者體內高濃度的尿酸可能在腎臟沉積,產生腎結石,堅硬的結石不只可能堵塞泌尿道、造成感染,亦可能刮傷腎臟組織,進而影響腎功能、造成慢性腎衰竭。
此外,全身性紅斑狼瘡 (systemic lupus erythematosus, SLE) 會造成狼瘡性腎炎 (lupus nephritis),這是一種自體免疫疾病,患者體內的抗體會攻擊腎臟,傷害腎功能。
如何預防慢性腎衰竭?
人們總說預防勝於治療,但究竟該從何處著手,才能有效預防慢性腎衰竭?其實,改善飲食與生活習慣就是預防疾病的有效方法。
(一)飲食
飲食三少
所謂三少,指的是「少鹽、少油、少糖」。
我們每天的飲食中,食鹽不只具調味功能,其成分「鈉」也是幫助維持體內水分、血壓平衡的重要電解質,然而,過量的鈉會導致高血壓,因此衛福部建議,每日鈉攝取量應低於2400毫克。
另外,也應盡量避免食用油炸食物,且每日游離糖(飲料或果汁等產品的額外添加糖分)攝取量亦應低於攝取總熱量5%。
飲食三多
至於三多,則是「多纖維、多蔬果、多喝水」。
為了維持身體機能,每日應攝取3至5疊蔬菜,一碟份量相當於100公克生菜沙拉,如果是烹煮後的蔬菜,一碟份量約可平鋪直徑15公分的盤子,並補充兩份水果(約兩個拳頭大小)。
此外,常人每日也應喝足2000至2500毫升的白開水,切勿以含糖飲料代替。
(二)生活習慣
四項 NG 行為:
- 抽菸
- 憋尿
- 熬夜
- 亂吃來路不明的藥
抽菸對身體與腎臟的傷害已無需贅述,戒菸,就是保護腎臟的必要作為之一,至於憋尿更是一項傷腎行為,若是憋尿,過多的尿液就會滯留體內,尿液中的細菌會引發泌尿道感染,進而損及腎功能。
此外,充足的睡眠可保持身體健康,亦是對抗疾病不可或缺的方法之一。
養成規律運動習慣
規律運動可說是預防疾病的必要條件,應盡量達到每週運動三次、每次30分鐘、每分鐘心跳130下的標準。
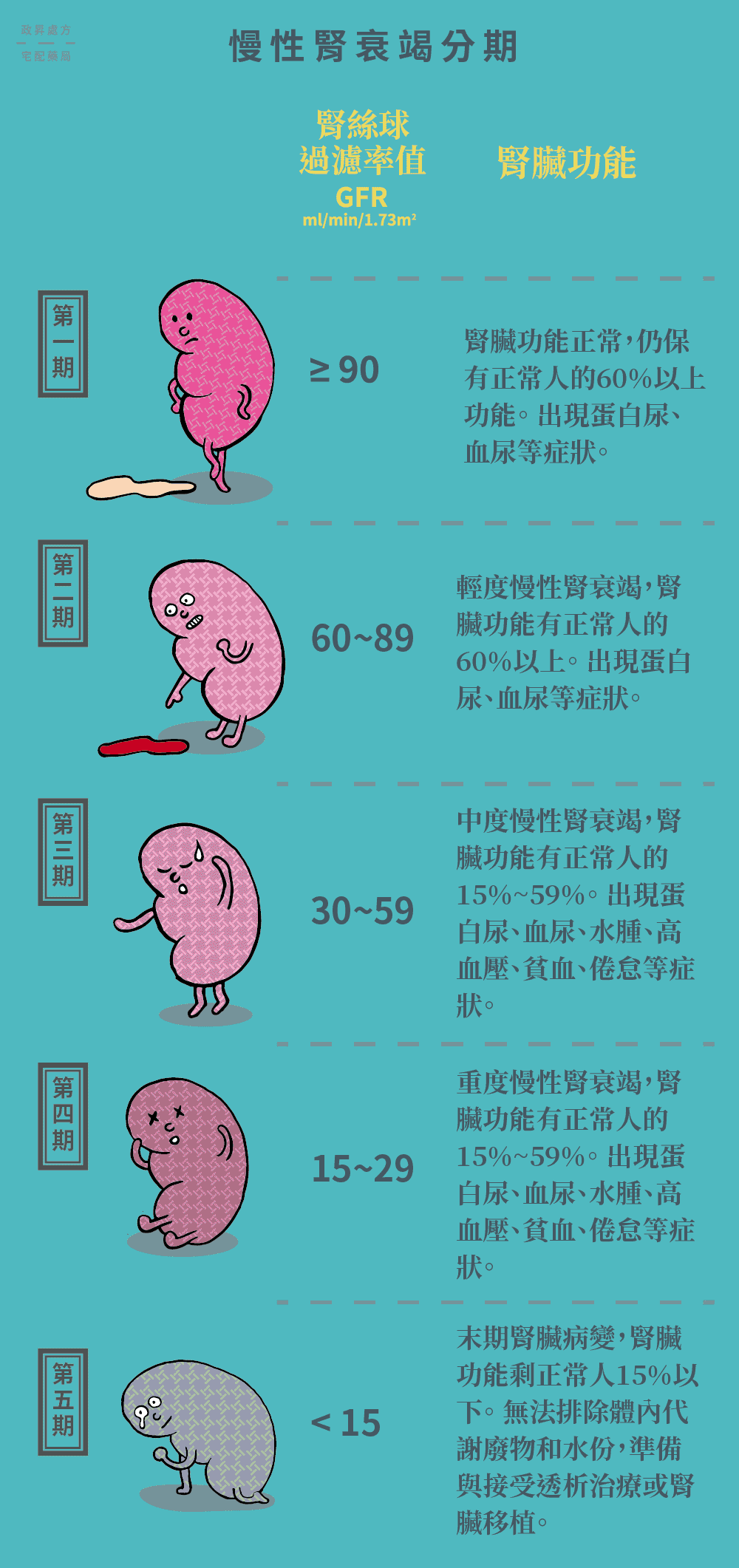
慢性腎衰竭嚴重度分期
事實上,人體與慢性腎衰竭之間一樣相隔五道關卡,依患者的「腎絲球過濾率 (glomerular filtration rate, GFR)」數值不同,慢性腎衰竭共可分為五個階段。
若沒有審慎控制病情、使疾病長驅直入,就可能造成嚴重的後果。
第一期
GFR 為90~100 ml/min/1.73m2,此期患者的腎功能正常,但有蛋白尿、血尿等尿液異常狀況,代表腎臟已有損傷。
第二期
GFR 為60~89 ml/min/1.73m2,此期患者的腎功能輕微衰退,伴隨如同第一期的腎損傷症狀。
在慢性腎衰竭的前兩期,患者的腎功能約有常人60%以上,一旦腎臟開始生病,每半年一次的腎功能檢查就格外重要,伴隨控制血壓、血糖與飲食等積極作為,將有機會控制病情不再惡化。
如果無法守住前兩期的防線,慢性腎衰竭將邁入較為嚴重的中期階段─第三與第四期。
第三期
GFR30~59 ml/min/1.73m2,此期患者的腎功能中度衰退。
第四期
GFR15~29 ml/min/1.73m2,此期患者的腎功能重度衰退。
當慢性腎衰竭進入第三、第四期,腎功能將難以回到正常狀態,並會逐步惡化。此外,患者也會面臨蛋白尿、血尿、水腫、貧血、疲倦等症狀,且高血壓也會升高。
在這兩階段,患者的腎功能為常人的15~59%,須積極配合治療,延緩疾病惡化速率。
第五期
GFR<15 ml/min/1.73m2,如果慢性腎衰竭發展至第五期,即稱為「末期腎衰竭」,此時患者腎功能嚴重衰退,僅剩常人的15%以下。
到了第五期,患者的腎臟將無法執行代謝功能,當過多的毒素積存體內時,將導致慢性腎衰竭的致命併發症─尿毒症 (uremia)。尿毒症會帶來嘔吐、沒有食慾、呼吸急促、昏迷、心包膜積水等症狀,若沒有接受洗腎治療或腎臟移植手術,患者可能會喪命。
患者延緩惡化的兩大原則
若已罹患慢性腎衰竭,日常保健的目的就不是預防疾病,而是穩定病情、避免疾病快速惡化,同樣的,你可以從飲食與生活做起:
(一)飲食
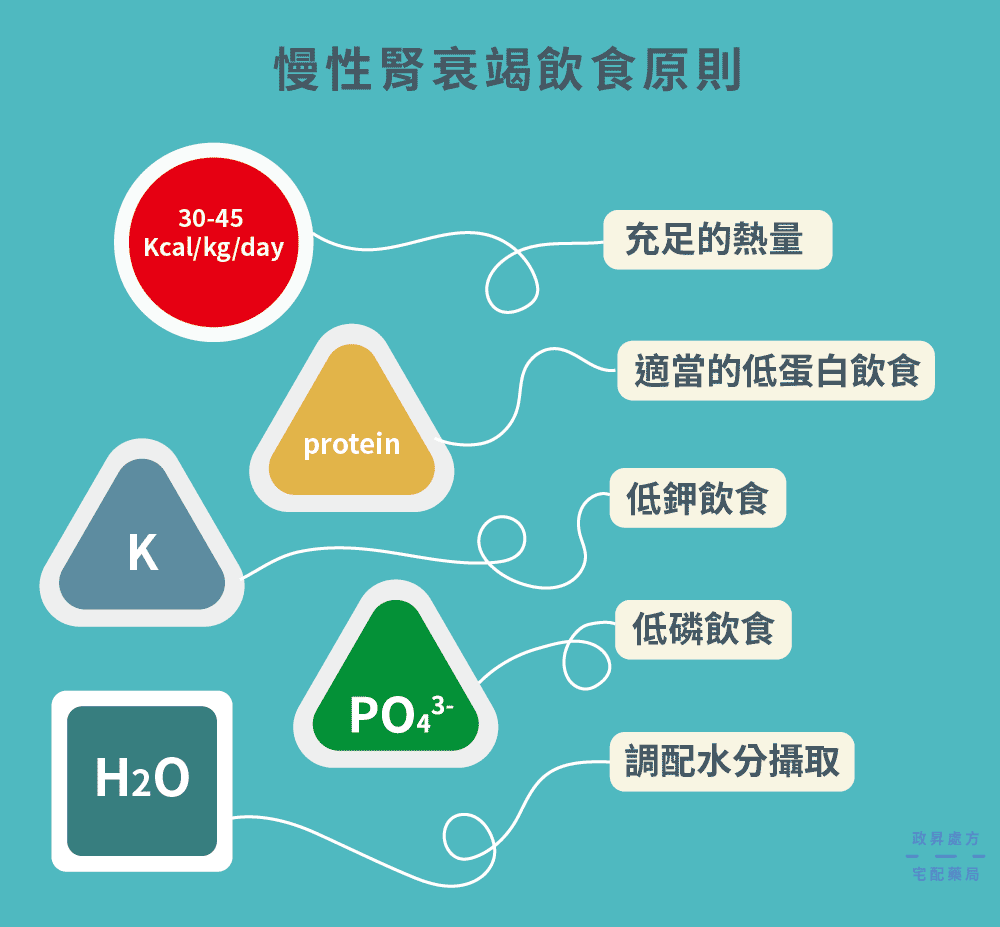
適量的蛋白質
正常的腎臟可代謝蛋白質經人體利用後產生的廢棄物─尿素氮,然而慢性腎衰竭患者的腎功能已受損,故無法有效排除這種物質。當體內累積過多尿素氮,便會帶來疲倦、貧血、皮膚搔癢等症狀。
因此,患者須在醫護人員指示下控制蛋白質攝取量,並減少食用麵筋、花生、綠豆、紅豆、腰果、核桃等食物。
至於患者是否可吃肉?答案是肯定的,但量不宜多,一般來說,每天攝取量約為75至150公克。
雖然蛋白質是一種可為人體帶來熱量的重要營養素,但脂肪與醣類亦有同樣功效,一般來說,患者每天每公斤體重約需攝取熱量30至45大卡,足夠的熱量可維持理想體重、避免身體過度分解蛋白質,產生尿素氮。若想補充熱量又怕吃入過多蛋白質,可以選用高熱量低蛋白質的食物如米粉、蜂蜜、冬粉等。
低鈉、低鉀、低磷
在醫護人員的指示下,患者應留意鈉攝取量,以免引發高血壓,進一步傷害腎臟。
此外,患者的腎功能不如以往,無法執行正常代謝任務,因此也應限制鉀與磷的攝取量。若體內有有過多的鉀,肌肉與心臟會產生異常收縮現象,嚴重時恐危及生命;如果有過多的磷,就會造成副甲狀腺機能亢進、皮膚搔癢、骨骼病變等症狀。
常見含鉀量高的食物如紫菜、菠菜、香蕉、奇異果、茶類等,而含磷量高的食物則有茶類、啤酒、咖啡、可樂及泡麵等,這些都是慢性腎衰竭患者須留意的食物種類。
限制水分攝取
腎功能衰退會影響腎臟排除多餘水分的能力,多餘水分會造成水腫、呼吸急促、血壓升高等現象。依照個人狀況不同,患者應遵照醫護人員指示調整每日水分攝取量,原則上測量前一天尿量再加上約500~700毫升,即為每日所需攝取水份量的上限。
(二)生活習慣
控制血壓、血糖
患者應定時量測血壓、血糖,確保血壓低於130(收縮壓)/80(舒張壓)mmHg,及空腹血糖<100 mg/dl、飯後血糖<140 mg/dl,若有異常應立即就醫,以免後續的高血壓與糖尿病使慢性腎衰竭更為嚴重。
規律運動、戒菸戒酒
患者同樣需要養成規律運動習慣,並且戒除菸酒,以延緩疾病惡化速度。
定時追蹤治療
對抗慢性腎衰竭是一輩子的事,患者應定期回院診斷、接受治療,切勿擅自停藥減藥,或服用來路不明的偏方。
慢性腎衰竭的治療方式
藥物治療
在藥物治療方面,常見治療慢性腎衰竭藥物如「血管張力素轉換酶抑制劑 (angiotensin converting enzyme inhibitor, ACE)」及「血管張力素第二型受體拮抗劑 (angiotensin II receptor blockers, ARB),這兩類藥物可降低尿液中白蛋白量、減緩慢性腎衰竭惡化速度,並有控制血壓的功效。
此外,心血管藥物 pentoxifylline 亦有降低白蛋白的功能,因此也是治療慢性腎衰竭的藥物之一。
至於慢性衰竭患者常見的貧血症狀,則可能透過皮下注射紅血球生成素 (erythropoietin, EPO),或是口服鐵劑改善貧血,治療身體缺血狀態。
洗腎
一旦慢性腎衰竭發展至末期,患者就得接受洗腎治療,所謂洗腎,指的是透過外力取代原有腎功能,將體內多餘的水分與廢棄物排出體外的長期治療方式,若沒有執行洗腎療法,患者可能因慢性腎衰竭引發的尿毒症而死亡。
現行洗腎方式可區分為兩種:血液透析(洗腰子)與腹膜透析(洗肚子)。血液透析是從患者手部將血液抽至血液透析機,經過機器過濾多餘水分與廢棄物後,再將乾淨的血液送回身體的治療方式。
至於腹膜透析則是從患者腹部將乾淨的透析液注入體內,透析液會吸收多餘水分與廢棄物,一段時間後再將透析液排出體外,以達淨化的目的。
也許你會問,慢性腎衰竭患者是否一定得接受洗腎?其實不然,由於慢性腎衰竭是一個逐漸演進的過程,若能在疾病前中期及早就醫、積極接受治療,就能延緩疾病的惡化速度,因此,尋求醫護人員的協助仍是對抗疾病的不二法門。
腎臟移植手術
現行醫學也可能透過手術方式,將健康腎臟植入患者體內,取代因病喪失功能的腎臟。一般來說,腎臟的來源可能是五等親內的親屬捐贈,或是腦死病患的器官捐贈。然而,醫護人員必須先確認捐贈者與受贈者的組織是否相配,不能貿然執行手術。
慢性腎衰竭的檢驗方式
自我檢驗
想了解自己是否罹患慢性腎衰竭,除了反思飲食與生活習慣外,也可以留意一些日常生活小細節。
如果尿液發生異常,例如蛋白尿(泡泡尿)、血尿,或是下肢有水腫現象(按壓皮膚後的凹陷無法馬上回復),就有可能是罹患慢性腎衰竭的訊號。
此外,慢性腎衰竭也會有高血壓、疲倦等症狀,若發現血壓持續居高不下,或是經常感到疲倦,應立即就醫尋求協助,以下是幾種醫院常見的檢驗方式。
血液檢驗
血液檢驗的目的主要是探測攸關腎功能的 GFR 數值,若 GFR 低於90 ml/min/1.73m2,代表患者已有輕度腎衰竭現象,若低於60 ml/min/1.73m2,患者的腎功能將持續衰退,須積極接受治療。
尿液檢驗
慢性腎衰竭患者尿液中的白蛋白濃度較高,因此,醫護人員可能會利用尿液檢驗判定是否患病。
依據檢驗結果,如果尿液中白蛋白高於30 mg/g,代表患者可能罹患慢性腎衰竭。
X光或超音波檢驗
由於慢性腎衰竭會使腎臟萎縮,因此這兩種方法可協助醫護人員了解腎臟外觀、大小,甚至發覺是否有腎結石現象。
日以繼夜,腎臟默默為我們代謝體內毒素,確保人體健康,一旦腎功能發生問題,就再也無法回到過去。
今日起,讓我們戒除有害腎臟的行為吧!愛惜腎臟,永遠不嫌晚。
Reference:
台灣腎臟醫學會、UpToDate、NIDDK、國家衛生研究院





