
| 抗憂鬱藥物通常必須長期服用且視病情及副作用不斷調整,服用抗憂鬱藥物後並不會馬上見效,而是會漸進式改善病情。 定期服藥、定期追蹤是治療憂鬱症的不二法門,另外,建立良好的生活習慣也相當重要,例如戒菸、戒酒、作息規律、適時安排休閒活動。 憂鬱症不像感冒休息幾天就會自己痊癒,但只要多與醫師討論用藥問題,耐心配合治療,憂鬱症並不是無法恢復的疾病。 |
根據統計,全台約有兩百萬人飽受憂鬱症之苦,影響層面包括工作、課業、家庭、人際關係,嚴重時更可能出現自傷或自殺傾向,是一個我們不容忽視的疾病。
憂鬱症並不是單純心情不好,若罹患中度或重度憂鬱症,是無法單純透過聊天、散心恢復的,而是必須搭配藥物來改善。
憂鬱症發生原因?
大腦傳遞訊息的神經網,是神經細胞以突觸 (synapse) 相互連結的形式所構成,並藉由神經傳導物質接收訊息。
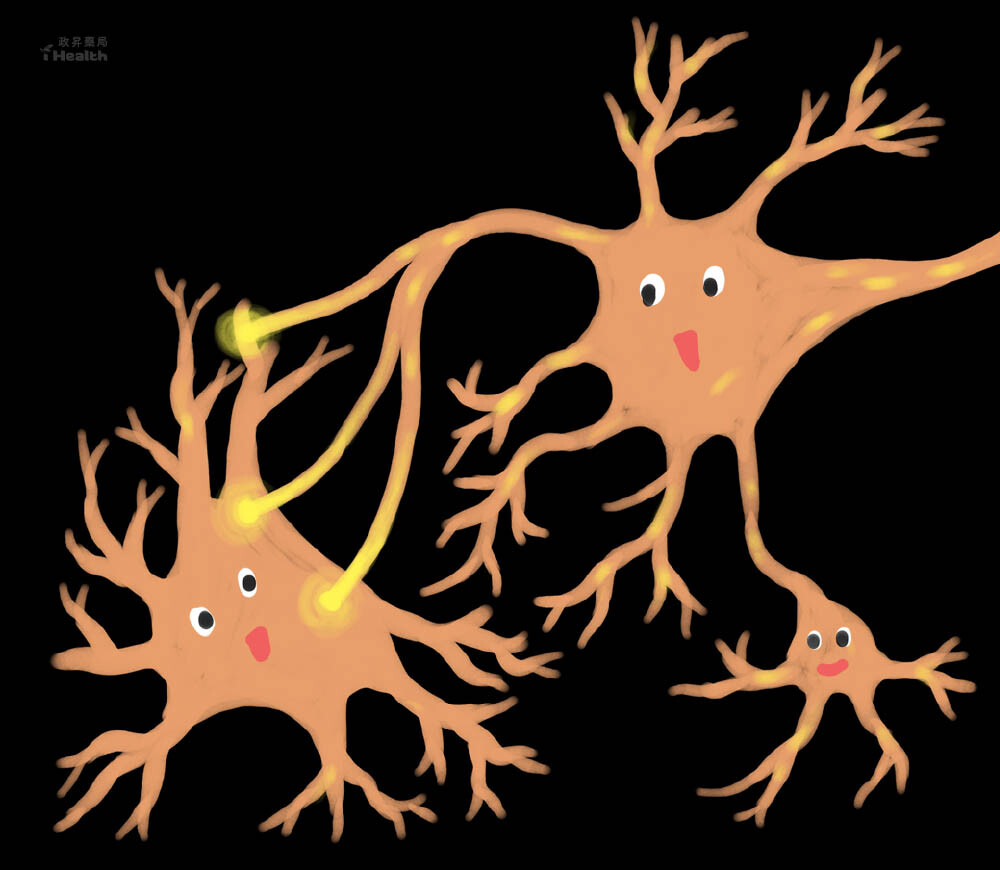
當神經傳導物質如血清素 (serotonin)、正腎上腺素 (norepinephrine)、多巴胺 (dopamine) 發生功能障礙時,就可能導致憂鬱。
憂鬱症藥物治療的目的,就是為了改變這些神經傳導物質在突觸間的濃度,藉此緩解憂鬱症症狀。
如何面對憂鬱症藥物副作用?
一般而言,副作用是短暫且輕微的反應,常發生在服藥後1-2週,面對這些副作用,必須了解正確的應對方式,才能降低對身體及生活的影響。
- 遵守醫師及藥師指示,不可自行增減劑量。
- 服藥一段時間後,身體會因為適應藥物而減緩副作用,如果副作用持續存在且影響生活品質,應主動告知醫師或藥師,評估是否調整劑量或用其它藥物替代。
- 出現較嚴重的副作用時,如紅疹、搔癢、呼吸急促或困難、顫抖、無法控制的肌肉運動、心跳異常等,應立即回診。
- 就醫時,告訴醫生目前服用中的藥物,因不同藥品間有可能出現交互作用。
- 有過敏體質應主動告知醫師或藥師。
- 不可貿然停藥,有些藥品停藥後可能產生戒斷症候群,引發身體不適。
大多數憂鬱症藥物的仿單中,都會加註以下警語:
「重憂鬱症 (major depressive disorder, MDD) 和其他精神障礙之短期研究,發現小孩、青少年和年輕人(24歲以下)服用抗憂鬱劑相較於安慰劑可能增加自殺意念及行為。」
不過民眾也不必過度恐慌,藥物仍然是治療憂鬱症的有效方式,且抗憂鬱藥物與自殺風險的相關性也還在研究中。
對於患者與家屬來說,重要的是與醫師充分討論、了解用藥風險。因藥物在不同患者身上可能有不一樣的反應,所以在最初使用抗憂鬱藥物時,必須密切注意有無出現自殺意念或病情加劇的情況。
特別是兒童患者出現焦躁不安、失眠或憂鬱症狀更加嚴重時,要嚴加注意並隨時跟醫師討論。
認識7類抗憂鬱藥物
憂鬱症的藥物可略分為第一代及第二代,第一代藥物為非專一性地抑制突觸間傳導物質的代謝,藉此增加傳導物質的濃度;第二代藥物可以選擇性地增加特定神經傳導物質的濃度,所以副作用的發生率較低。
以下是7類抗憂鬱藥物的副作用說明,若副作用嚴重影響生活品質或發生嚴重副作用時,應立即回診與醫師反應。
第一代抗憂鬱劑
三環及異環抗憂鬱劑 (Tricyclic and tetracyclic antidepressants, TCA)
可能副作用:心律不整、姿勢性低血壓、口乾、便祕、噁心、視力模糊、尿液滯留、肌肉痙攣、癲癇、性功能障礙、跌倒機率上升、體重增加、過度鎮靜。
單胺氧化酵素抑制酶 (Monoamine Oxidase Inhibitors, MAOI)
可能副作用:姿勢性低血壓、肌肉痙攣、高潮困難、體重增加。
第二代抗憂鬱劑
選擇性血清回收抑制劑 (Selective Serotonin Reuptake Inhibitors, SSRI)
是目前最常使用的藥物類型。
可能副作用:頭痛、性功能障礙、活動力旺盛、無法靜坐、磨牙、跌倒機率上升、消化道出血、失眠、噁心嘔吐、骨質流失、體重增加。
正腎上腺素與血清回收抑制劑 (Serotonin-Norepinephrine Reuptake Inhibitors, SNRI)
可能副作用:高血壓、尿液滯留、頭痛、性功能障礙、活動力旺盛、無法靜坐、失眠、噁心嘔吐。
正腎上腺素與多巴胺回收抑制劑 (Norepinephrine-Dopamin Reuptake Inhibitors, NDRI)
可能副作用:高血壓、尿意滯留、頭痛、癲癇、活動力旺盛、失眠、噁心嘔吐。
血清素調節劑 (Serotonin Modulators, SM)
可能副作用:口乾、頭昏、持續勃起、過度鎮靜。
正腎上腺素和血清素調節劑 (Norepinephrine Serotonin Modulators, NSM)
可能副作用:高膽固醇、體重增加、過度鎮靜。
文:林恆毅/圖:Daco
Reference:
台大醫院、藥師週刊、馬偕醫院藥劑部、抗鬱藥與自殺風險之爭議、藥品仿單





