
根據2022年衛福部最新的癌症登記報告,淋巴癌在2019年發生的人數約是3000人,又以50歲以上族群的佔比較高。
| 個案數 (人) | 百分比 (%) | |
| 0-9 歲 | 18 | 0.61 |
| 10-19 歲 | 52 | 1.75 |
| 20-29 歲 | 143 | 4.82 |
| 30-39 歲 | 185 | 6.23 |
| 40-49 歲 | 270 | 9.09 |
| 50-59 歲 | 505 | 17.00 |
| 60-69 歲 | 817 | 27.50 |
| 70-79 歲 | 568 | 19.12 |
| 80 歲以上 | 513 | 13.91 |
| 2971 | 100 |
淋巴癌號稱「沉默的癌症」,因為它的初期症狀與其他病症(如感冒)類似,使患者容易忽視,等到症狀嚴重時往往已進入晚期,提升治療難度。
即便如此,淋巴癌卻又是少數能在治療後獲得良好控制的癌症,究竟這種癌症的全貌如何?一起來認識吧!
淋巴癌是什麼?
淋巴癌,原名「惡性淋巴瘤 (lymphoma)」,是人體淋巴細胞異常增生的疾病。
淋巴細胞(B細胞、T細胞)的數量平時維持在正常範圍內,但某些因素卻會使它們變異為癌細胞,出現異常增生。癌細胞除了由淋巴系統轉移,也可能直接出現在其他器官,影響器官機能。
淋巴癌的分類
醫學上,淋巴癌還可分為「何杰金氏淋巴癌」與「非何杰金氏淋巴癌」兩種類型,兩者差別在於患者體內是否有李特‧斯頓伯格細胞 (Reed-Sternberg cell),以及癌細胞的擴散程序。
| 何杰金氏淋巴癌 | 非何杰金氏淋巴癌 | |
| 李特‧斯頓伯格細胞 | 有 | 無 |
| 癌細胞擴散程序 | 大部分從頸部淋巴結開始,逐漸侵襲器官,較有規律且不易入侵骨髓 | 可能從身體任一部位或器官發病,較無規律可循 |
兩種淋巴癌中,非何杰金氏淋巴癌是台灣人常見的患病種類。坊間所謂的淋巴癌,大多是指非何杰金氏淋巴癌,這類淋巴癌還可以分成兩種類型。
非何杰金氏淋巴癌分類
| 低惡性度 | 中、高惡性度 | |
| 患病比例 | 40-50% | 50-60% |
| 常見型態 | 小淋巴球淋巴癌 (small lymphocytic lymphoma)、囊泡狀小型有裂隙細胞中心淋巴癌 (follicular lymphoma) | 瀰慢性大細胞淋巴癌 (diffuse large cell lymphoma)、小型無裂隙細胞中心淋巴癌 (small non-cleaved cell lymphoma)、淋巴胚芽球淋巴癌 (lymphoblastic lymphoma)、勃氏淋巴癌 (Burkitt’s lymphoma) |
| 症狀 | 以無痛淋巴結腫大為主 | 發燒、盜汗等典型症狀 |
| 生長速度 | 緩慢 | 較快,又稱侵襲性淋巴癌 |
| 治療 | 可先觀察,定期追蹤病情,再決定治療時機 | 需要立即送醫治療 |
淋巴癌存活率與治療方法
淋巴癌依種類不同,有不同的治療方法與存活率,主要的治療方法有以下幾種:
- 定期觀察
- 放射線治療
- 化學治療(化療)
- 標靶治療
只要妥善接受治療,就有機會克服癌症,若初期治療效果不佳或癌症復發,還可使用高劑量化學治療合併骨髓移植治療。
治療非何杰金氏淋巴癌
低惡性度非何杰金氏淋巴癌
針對這類淋巴癌,由於癌細胞生長速度較緩,醫生可能會先採觀察方式。
若有治療必要,在淋巴癌早期(第一期、第二期),可使用放射線治療,至於後期(第三期、第四期)除了放射線外,也可採用化學治療(化療)搭配標靶藥物治療。
總歸來說,這類淋巴癌的五年存活率約70%。
中、高惡性度非何杰金氏淋巴癌
若罹患這類淋巴癌,由於癌細胞擴展快速,若沒有立即接受治療,患者可能有生命危險。治療時,醫生可能採用化學治療搭配標靶藥物,五年存活率約30%至50%。
治療何杰金氏淋巴癌
這類淋巴癌患者治療後存活率高,五年存活率高達90%。在癌症第一期與第二期,可採用放射線治療,若病程進入第三期、第四期,可搭配化學治療。
為什麼會得淋巴癌?
淋巴癌發生原因至今仍不明,目前僅能推測與以下因素有關:
年齡
淋巴癌的患病機率隨年齡上升而增加,平均好發年齡為60歲以上。
性別
男性比女性容易患病。
免疫功能不全
遺傳性免疫功能不全(如嚴重複合型免疫缺乏症、Wiskott-Aldrich氏症候群)、愛滋病患者、接受器官移植後服用免疫抑制劑等,有以上情況也較容易罹患淋巴癌。
細菌或病毒感染
有些細菌或病毒也會提升罹患淋巴癌的風險,如幽門螺旋桿菌、第一型人類T淋巴球細胞性病毒 (human T-cell lymphotropic virus, type Ⅰ)、Epstein-Barr病毒、C型肝炎病毒。
環境因素
有機溶劑或化學物質也可能引發淋巴癌,如長期暴露在有殺蟲劑、染髮劑的環境下,或是從事橡膠採集、造船、油漆等工作。
淋巴癌的症狀
早期淋巴癌可能是無症狀、症狀輕微、或是與其他疾病(如感冒)類似,因此患者往往不知道自己罹患疾病,若未進一步接受診斷與治療,等於是放任癌細胞在體內恣意生長。
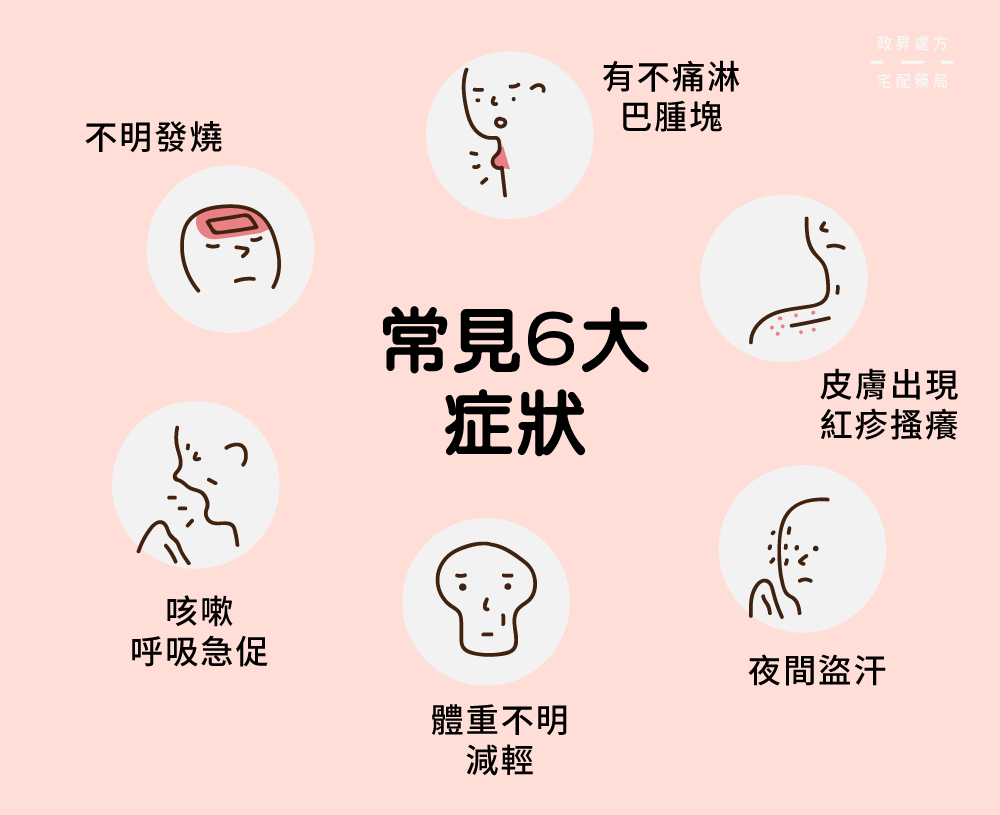
淋巴癌的常見症狀有以下六種:
- 不明原因淋巴結腫大,摸起來堅硬且無痛感,用手觸摸不易滑動,常出現在脖子、腋下或鼠蹊部
- 不明原因發燒
- 咳嗽、呼吸急促
- 不明原因體重下降
- 夜間盜汗
- 皮膚出現紅疹、搔癢
嚴重症狀
由於腫瘤也可能發生在器官,若是發生壓迫、阻塞現象,依據部位不同,會產生不同結果:
- 肺臟:肋膜積水、心包膜積水
- 腸胃:腹脹、腹痛、穿孔、潰瘍、出血、營養吸收不良
- 肝臟:黃疸、膽管阻塞
- 鼻腔:鼻塞、流鼻血
- 大腦:頭痛、視力模糊、運動失調
- 骨髓:貧血、出血、血液中出現異常淋巴球
淋巴癌的分期
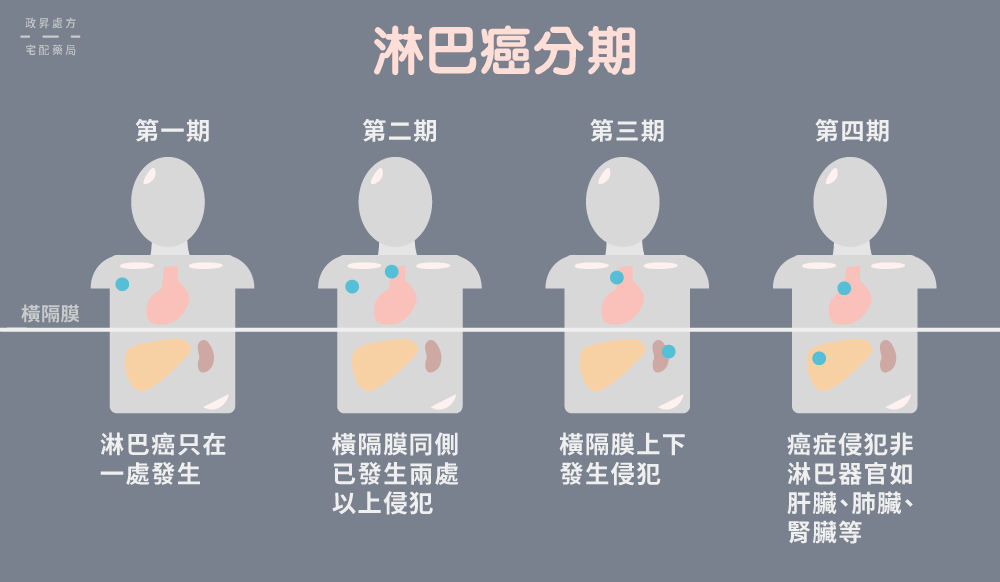
淋巴癌依據侵犯範圍可分成四期:
- 第一期:只有一處淋巴結有癌變現象
- 第二期:橫膈膜同側兩處以上淋巴結有癌變現象
前兩期稱為早期淋巴癌,如果癌細胞越過橫膈膜,則進入第三與第四期,兩者並稱晚期淋巴癌。
- 第三期:橫膈膜兩側發生癌細胞侵犯現象
- 第四期:多處癌細胞侵犯現象,此時癌細胞已入侵器官
值得一提的是,淋巴癌第四期並不等於癌症末期,只要接受適當檢查與治療,患者仍有機會擺脫癌症。
如何診斷淋巴癌?
淋巴結腫大是淋巴癌的警訊之一,然而還有其他原因會造成同樣的症狀,例如扁桃腺發炎,而結核桿菌(肺結核致病原)也可能會侵犯淋巴結,導致腫大現象。此外,部份癌症(如乳癌)也會出現淋巴結腫大症狀,因此無法單就淋巴結腫大斷定是淋巴癌。
切片檢查
切片檢查是淋巴癌診斷的第一步,醫師會在腫大部位取出檢體,將其送驗。
血液檢查
淋巴癌患者的血球數會有異常現象,可能是白血球增多,或紅血球、血小板減少。患者須接受抽血,再由醫生判讀檢驗報告。
生化檢查
生化檢查也須透過抽血完成,檢驗項目為肝、腎功能,以及電解質濃度。此外,患者血液中的尿酸值、鹼性磷酸酶 (alkaline phosphatase)、乳酸去氫酶 (lactate dehydrogenase, LDH) 也可能會升高。
胸部X光檢查
用以檢查胸腔是否遭淋巴癌細胞侵襲、產生腫瘤病變。
腹部超音波
腹部超音波用以檢查腹部器官狀態,若發現疑似淋巴癌細胞侵襲現象,需要再執行穿刺,取出檢驗組織送驗。
電腦斷層掃描
檢查範圍包含胸腔、腹腔、骨盆腔等處,觀察上述部位的淋巴結是否有腫大現象。
骨髓穿刺檢查
淋巴癌細胞也可能深入骨髓,若醫生研判有這種狀況,則需要做骨髓穿刺協助確診。
全身正子掃描
正子掃描 (PET scan) 也可檢驗癌細胞的轉移狀況,由於有癌細胞的部位新陳代謝較快速,患者會注射特殊葡萄糖,再由儀器觀察各部位的葡萄糖代謝情況;代謝速度較快的部位就有可能是腫瘤。






