
甲狀腺機能低下的症狀
若罹患甲狀腺機能低下,典型的症狀就是生理與心理運作能力衰退:
生理層面
容易疲勞、嗜睡、體重增加、心跳變慢、體溫下降、眼眶浮腫、食慾降低、畏寒、皮膚乾燥、掉髮、四肢無力、記憶力衰退、講話速度變慢、聲音嘶啞、反應力變慢、便祕、月經紊亂、生育能力受損、不易出汗、視力與聽力下降等。
心理層面
容易情緒不穩定,嚴重時甚至有憂鬱症。
除了上述症狀,嚴重的甲狀腺機能低下還可能導致心包膜積水、肋膜積水等併發症,造成呼吸困難與心臟機能受損等後果,危害生命安全。

甲狀腺低下的飲食與注意事項
飲食禁忌
世界衛生組織建議,每日成人碘攝取量為150微克、孕婦200微克,孩童則為50至120微克。所幸,自1967年起,政府規定市售食鹽必須加碘,因此只要選用加碘鹽,一般人其實不太需要擔心碘攝取問題。
但對甲狀腺機能低下的患者來說,應遵守醫護人員指示的每日碘攝取量,並避免某些含碘量高的食物如海帶、紫菜、干貝、海水魚、蝦蟹、海參等海產。
此外,患者也應避免攝取過量的十字花科蔬菜如芥蘭、萵苣、花椰菜、高麗菜、白菜、蘿蔔等,這些蔬菜可能影響碘利用,影響甲狀腺素的生成。
日常生活注意事項
甲狀腺機能低下患者有四肢無力的症狀,一旦肌肉強度不足,就可能提高韌帶受損風險,因此患者須避免從事重勞力工作,以及有肢體碰撞的運動。
健忘、注意力難以集中亦是典型症狀,患者應避免涉足在需要專注力的場合,例如操作重型機具或駕駛車輛。部分患者可能想喝咖啡提神,雖然咖啡因不太會影響病情,但為了自身健康,尋求醫生協助仍是比較好的選擇。
若因體重上升而想減肥,應與醫生與營養師討論,選擇適當的減肥方式與飲食原則。
對於甲狀腺機能低下患者來說,服用補充甲狀腺素的藥物是治療手段之一,然而,含鈣食物(牛奶、小魚乾等)、含鐵食物(紅莧菜、紅肉)黃豆、高纖食物等皆可能影響藥效。
即便如此,上述食物仍是維持人體健康的重要關鍵,為了在健康與治療間取得平衡,兩者的食用時間宜間隔四小時以上。
甲狀腺是什麼?
健康的新陳代謝過程少不了甲狀腺素,這種荷爾蒙源自頸部的甲狀腺,它的外觀像是一隻蝴蝶,平均重量約25到30公克,是人體最大的內分泌腺,女性的甲狀腺略重於男性。
甲狀腺的運作機制
甲狀腺素的分泌
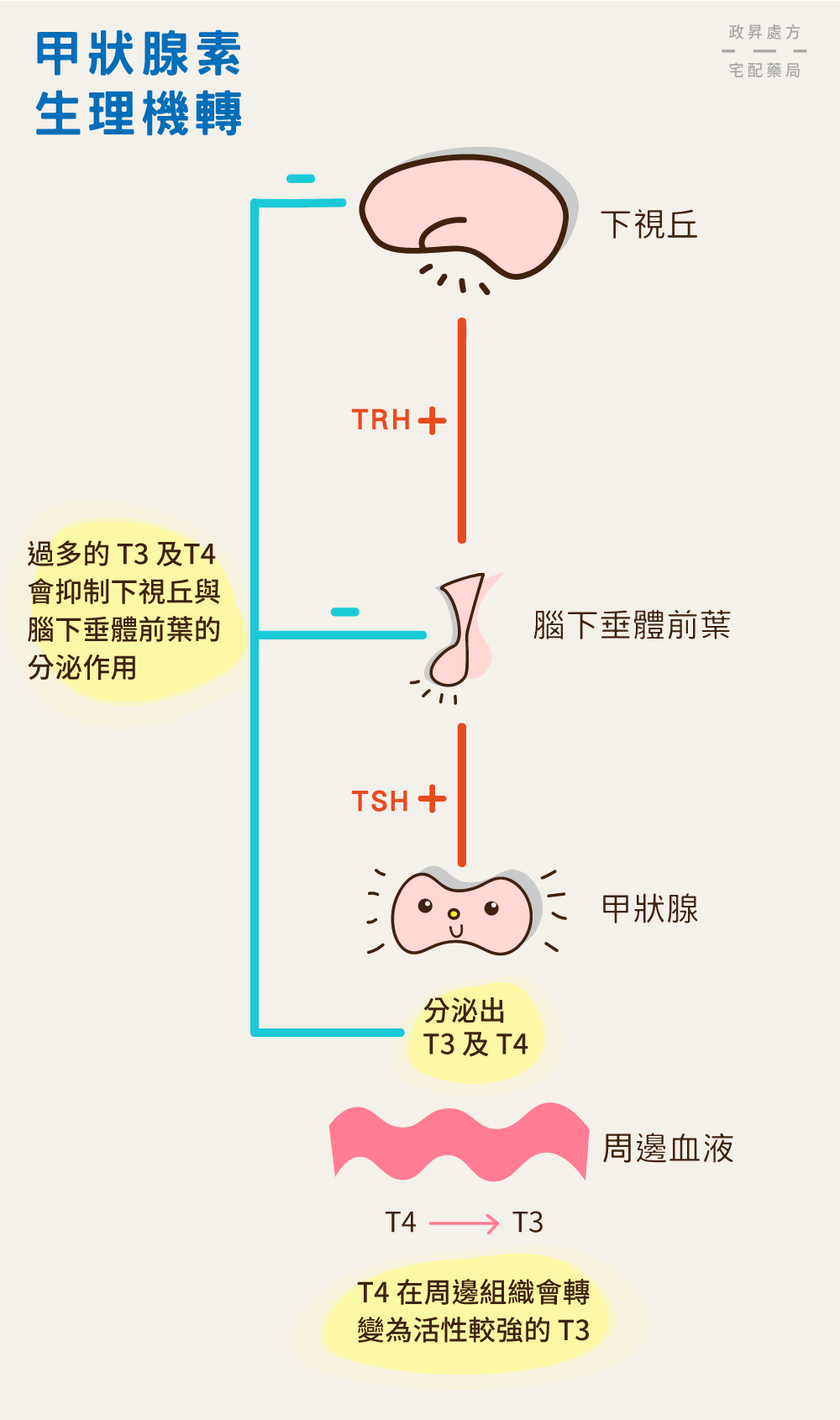
首先,若人體需要甲狀腺素,腦部的下視丘便會分泌「甲狀腺促素釋素 (thyrotropin-releasing hormone, TRH)」給腦下垂體前葉,腦下垂體前葉收到訊號後,又會再合成「促甲狀腺素 (thyroid-stimulating hormone, TSH)」,並將此荷爾蒙送往甲狀腺,作為刺激甲狀腺素分泌的訊號。
甲狀腺收到來自腦部的指令後,就會分泌「三碘甲狀腺胺酸 (triiodothyronine, T3)」及「四碘甲狀腺胺酸 (tetraiodothyronine, T4)」,兩者共同構成甲狀腺素。
- 分泌量:T4 > T3
- 活性:T3 > T4
藉由血液循環,T3 與 T4 流經人體各組織(如肌肉組織、神經組織、結締組織等),協助人體的代謝活動,由於組織需要的是 T3,若是 T3 含量不足,T4 則會轉化為 T3 供組織使用,你說是不是好神奇?
甲狀腺素的抑制
人體有套平衡機制,所以並不會無止境的分泌甲狀腺素,當血液中的甲狀腺素(T3 or T4)濃度太高時,就會對下視丘與甲狀腺產生刺激,引發抑制作用,使它們不再生產 TRH 與甲狀腺素,血液中的甲狀腺素含量因而下降。
透過下視丘、腦下垂體前葉,以及甲狀腺三者合作,人體甲狀腺素的濃度得以維持平衡。重點來了,若是這個迴圈被某些原因所破壞,造成甲狀腺素減少,就稱為甲狀腺機能低下 (hypothyroidism)。
甲狀腺機能低下是什麼?
當甲狀腺運作異常,使身體中的甲狀腺素含量低於常態,即稱為甲狀腺機能低下。由於人體組織需要甲狀腺素中的 T3 才能正常運作,如果甲狀腺素含量降低,本來作為「備用資源」的 T4 就會被轉化為活性較高的 T3,使血液中 T4 的含量下降。
另外,腦部的下視丘也會受到刺激,並發布訊號給腦下垂體前葉,促使它分泌刺激甲狀腺運作的 TSH,使得 TSH 含量因而上升。

高風險族群
女性罹患甲狀腺機能低下的機會比男性高,男女比約是1:5,而孕婦與超過60歲的女性長輩亦是甲狀腺機能低下的好發族群。
此外,罹患其他自體免疫疾病(如第一型糖尿病),或是頸部有暴露於輻射線的紀錄(如X光),也甲狀腺機能低下的風險族群。

甲狀腺機能低下的原因
造成甲狀腺機能低下的原因大致可分成四種:
- 橋本氏甲狀腺炎
- 藥物因素
- 碘攝取不足/超量
- 手術因素
橋本氏甲狀腺炎 (Hashimoto’s Thyroiditis)
橋本氏甲狀腺炎是一種原因不明的自體免疫疾病,目前僅能推測與遺傳或是細菌、病毒感染有關。若罹患橋本氏甲狀腺炎,患者的自體免疫系統會將甲狀腺視為攻擊目標,並生產「抗甲狀腺過氧化酶抗體 (anti–thyroid peroxidase, anti-TPO)」與「抗甲狀腺球蛋白抗體 (antithyroglobulin antibodies, anti-Tg)」,這兩種抗體會破壞甲狀腺組織,使甲狀腺素分泌量下降。
藥物因素
某些藥物也會帶來甲狀腺機能低下風險,例如身心科藥物鋰鹽 (lithium) 或卡巴氮平 (carbamazepine)、抗癲癇藥物 phenytoin 或 phenobarbital,以及治療心律不整的藥物 amiodarone 等等。
碘攝取不足/超量
碘是甲狀腺素的原料,攝取不足就可能產生甲狀腺機能低下。
既然如此,為什麼標題還提到「超量」呢?原來,甲狀腺能吸收的碘是有定量的,當人體在短時間內攝取大量的碘,在自我調節機制下,過多的碘將不會進入甲狀腺,人體同時也會抑制甲狀腺素的生成,以免甲狀腺持續將碘轉化為甲狀腺素,反造成體內甲狀腺素過多現象。
對正常人來說,這種抑制作用在幾天後就會消失,對於潛在自體免疫疾病的人而言,抑制作用卻會持續進行,並可能引發甲狀腺機能低下。
手術因素
如果因各種因素造成甲狀腺腫大,影響呼吸與吞嚥能力,患者就可能得接受甲狀腺切除術,術後體內的甲狀腺素分泌下降,可能產生甲狀腺機能低下相關病症。
怎麼檢查甲狀腺機能低下
在疾病檢驗方面,目前主要以血液檢查為主,醫生會以血液中 TSH 與 T4 濃度作為判別指標,如果 TSH 上升且 T4 下降,則可推斷罹患甲狀腺機能低下。
甲狀腺機能低下會好嗎?
現行醫學雖無法治癒甲狀腺機能低下,但可透過一些方式控制病情。由於患者體內甲狀腺素不足,因此透過藥物補充甲狀腺素就是治療方式,以 levothyroxine 為主,患者必須長期服藥,定期到院追蹤,由醫生依 TSH、T4 指數調配藥量。
患者服藥時應遵守指示,除了不可自行停藥或減藥之外,服用過量可能會造成心悸、呼吸急促、發汗、發熱等藥物副作用。
Reference:
Medscape、British Thyroid Foundation、ATA、甲狀腺概論





